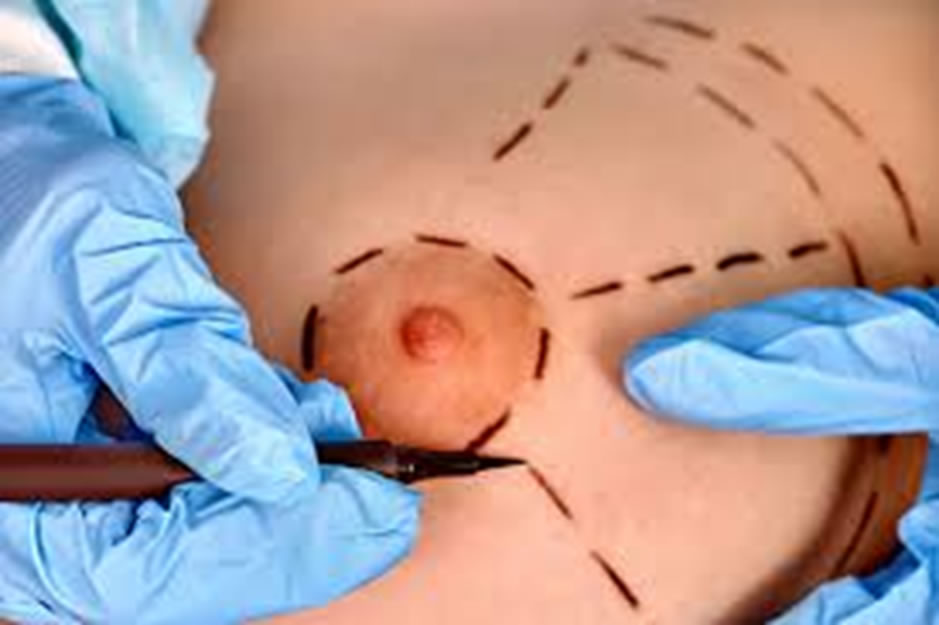
Le syndrome de Poland est une combinaison de déformation de la paroi thoracique et d’absence ou d’hypoplasie du muscle pectoral et du sein associée au raccourcissement et à la brachysyndactylie du membre supérieur.
La présentation clinique varie considérablement, par conséquent, les procédures reconstructives par opération de chirurgie esthétique doivent être adaptées à la déformation, allant de la stabilisation ou de l’augmentation de la paroi thoracique, au transfert dynamique des muscles, au repositionnement du mamelon et de l’aréole, et à l’augmentation mammaire par prothèse ou transfert autologue des tissus.
D’autres anomalies congénitales du sein comprennent le mamelon surnuméraire et l’aréole (polythélie) et le sein (polymastie), qui peuvent généralement se trouver sur la crête mammaire embryonnaire. L’absence du mamelon, de l’aréole (athelia) ou du tissu mammaire (amastia) est moins fréquente.
Syndrome de Poland

Le syndrome de Poland porte le nom d’Alfred Poland, qui a décrit la maladie en 1841. Deux descriptions précédentes d’une absence du muscle pectoral ont été rapportées en 1826 et 1839 sans déformation de la main associée.
Le syndrome de Poland est une combinaison d’anomalies de la paroi thoracique et des membres supérieurs qui sont généralement unilatérales bien que quelques cas bilatéraux aient été signalés. Elle est plus fréquente chez les mâles et du côté droit.
La prévalence, qui est d’environ 1 sur 20 000 à 30 000 naissances, serait sous-estimée. La cause du syndrome est encore controversée, mais de nombreux auteurs soutiennent l’hypothèse d’un développement anormal du système vasculaire fœtal dans la région responsable des anomalies observées.
D’autres syndromes (Mobius, Klippel-Feil, déformation de Sprengel) peuvent être associés. La plupart des cas semblent être sporadiques, bien que certains cas de transmission génétique aient été signalés.
Le syndrome comprend la déformation ou l’absence de côtes, l’absence partielle ou totale des muscles pectoraux, en particulier la tête sternocostale du grand pectoral, entraînant l’absence du pli axillaire antérieur. Occasionnellement, on peut trouver des sangles de l’axillaire avec une bande fibreuse anormale allant du thorax à l’humérus. L’hypoplasie ou l’absence du sein, de l’aréole et du tissu sous-cutané est notée dans la plupart des cas. Le membre supérieur est souvent plus court avec une brachysyndactylie de la main.
Reconstruction de la paroi thoracique
L’objectif de la reconstruction de la paroi thoracique est de fournir une plateforme osseuse stable. Peu de patients présentent un défaut important de la cage thoracique. Si le défaut est important et que la paroi thoracique est instable, des greffons de côtes fendues sont insérés pour combler l’espace.
Le lambeau cutané antérieur peut adhérer à la plèvre ; il faut faire preuve de prudence pendant la dissection pour éviter une pénétration thoracique accidentelle. Dans la majorité des cas, l’aplatissement des côtes ou les défauts d’espace simple ne nécessitent pas de greffe osseuse.
Le camouflage peut être obtenu avec une prothèse sur mesure, en particulier dans les cas où un transfert musculaire est nécessaire pour recréer le pli axillaire antérieur et où une bonne couverture de la prothèse est assurée. L’insertion d’une prothèse sous un lambeau cutané avec peu de tissu sous-cutané a un aspect non naturel et un taux de complication plus élevé comme le déplacement, le sérome tardif, l’inconfort et l’extrusion.
La restauration du contour de la poitrine peut également être obtenue avec des lambeaux dermo-adiposés désépithélialisés ou avec lipofilling sans transfert musculaire si le pli axillaire antérieur est présent. Les cartilages des côtes sont souvent plus proéminents du côté affecté, mais le remodelage est rarement nécessaire, en particulier chez les femmes. Lorsqu’une augmentation mammaire est effectuée, la déformation devient moins visible.
Reconstruction du muscle pectoral
La décision de transférer un muscle fonctionnel pour remplacer le muscle pectoral manquant dépend de la présence ou de l’absence du pli axillaire antérieur. Lorsque la partie supérieure du muscle pectoral et le pli axillaire sont présents, seule l’augmentation des tissus mous est nécessaire et peut être munie d’un lambeau musculaire, myocutané, cutané ou perforant, d’une greffe de graisse ou d’une prothèse, selon la qualité du lambeau cutané sus-jacent et la quantité de tissu mammaire présent. La décision de récolter le muscle latissimus dorsi latéral doit être soupesée en fonction du potentiel de perte fonctionnelle, notamment chez le sportif.
Lorsque le pli axillaire est manquant, un transfert musculaire dynamique est nécessaire. Le muscle latissimus dorsi ipsilatéral est le donneur préféré. Elle est transposée sous la forme d’un lambeau pédiculé sur les vaisseaux thoracodorsaux et le nerf vers la poitrine antérieure est réinséré sur l’humérus.
La déformation du site donneur est minime, car le pli axillaire postérieur est préservé avec le tendon du teres major. Une incision thoracique médio-latérale est utilisée pour prélever le latissime et soulever le lambeau cutané antérieur pour l’insertion musculaire.
Une autre courte incision est pratiquée sur le bras interne pour rattacher le tendon à l’humérus avec un dispositif d’ancrage osseux. Le muscle latissimus est plus grand et plus mince que le muscle pectoral, il est donc plié sur lui-même pour fournir plus de volume, en particulier dans la région sous-claviculaire et latéralement au niveau du pli axillaire.
En cas de dépression grave dans la région sous-claviculaire, une palette de peau désépithélialisée peut être transférée avec le muscle pour augmenter l’épaisseur. Le bras est maintenu en adduction pendant 6 semaines postopératoires.
Des incisions plus courtes ont été signalées avec la chirurgie endoscopique, mais cela rend l’intervention plus difficile sur le plan technique. Des transferts musculaires innervés libres sont nécessaires en cas d’absence de latissimus ipsilatéral. Les alternatives sont le latissimus controlatéral ou le lambeau de gracilis myocutané transverse libre, qui peut fournir plus de volume aux tissus mous.
Reconstruction mammaire
L’augmentation mammaire définitive est réalisée après que la croissance du sein normal soit terminée. L’augmentation avec une prothèse peut fournir une bonne symétrie dans les cas où il y a déjà du tissu mammaire sur le côté affecté et où le sein normal est petit et non ptosétique.
Si l’emplacement est adéquat, la prothèse peut être insérée au moment du transfert musculaire, généralement sous le muscle si le sein sus-jacent est petit. La poche est fermée pour maintenir l’implant à l’endroit désiré et empêcher une migration supérieure dans la zone sous-claviculaire.
Lorsque la croissance du sein controlatéral n’est pas terminée, on peut utiliser un expanseur/implant permanent pour ajuster le volume pendant la croissance finale. Une augmentation mammaire autologue de taille modeste peut également être obtenue avec un lambeau myocutané latissimus dorsi enterré, un lambeau myocutané transverse gracilis libre enterré ou une greffe de graisse.
L’augmentation autologue est utile en cas d’absence complète du sein, et lorsque le sein controlatéral normal est de grande taille, pour obtenir une meilleure symétrie et une ptose progressive avec l’âge.
Un expanseur tissulaire est inséré au moment de la transposition musculaire et une surexpansion est obtenue avant le transfert autologue du tissu. De nombreuses options sont disponibles :
- Lambeau myocutané myocutané pédiculé ou droit transversal abdominal libre (TRAM)
- Lambeau perforateur épigastrique inférieur profond (DIEP)
- Lambeau myocutané ou perforateur inférieur ou supérieur fessier libre (IGAP/SGAP)
On préfère un lambeau fessier inférieur en raison de la grande quantité de tissu adipeux qui peut être prélevée et de la cicatrice facilement dissimulable, particulièrement chez les adolescents qui ont peu de tissu adipeux sur la paroi abdominale.
L’évaluation préopératoire du système vasculaire est obligatoire, car les anomalies sont fréquentes. Lorsque les vaisseaux thoracodorsaux fournissent l’apport sanguin à un muscle latissimus dorsi transposé, les vaisseaux mammaires internes sont les vaisseaux récepteurs préférés.
En savoir plus sur la gynécomastie pour l’accumulation de graisses chez l’homme.